Il existe plusieurs opinions différentes sur la définition. Certains experts estiment qu'il est plus correct d'utiliser le nom général : dorsalgie ou mal de dos non spécifique. Les difficultés de définition tiennent également au fait que différents spécialistes travaillent sur cette maladie : neurologues, orthopédistes, neurochirurgiens et médecins généralistes. Parfois, une personne diagnostiquée avec une ostéochondrose de la colonne vertébrale se tourne vers un cardiologue, car les manifestations de la maladie sont très similaires à des douleurs cardiaques.
Le terme « ostéochondrose de la colonne vertébrale » a été proposé par Hildebrandt en 1933 comme une maladie dégénérative multifactorielle du segment moteur de la colonne vertébrale.
L'ostéochondrose vertébrale est un processus pathologique de la colonne vertébrale caractérisé par des troubles dégénératifs-destructeurs des vertèbres et des disques intervertébraux. Le danger de la maladie est dû au déroulement latent du processus ; Dès leur admission, les patients entrent dans la phase de complication, lorsque des douleurs intenses commencent.
Causes de l'ostéochondrose
L'ostéochondrose de la colonne vertébrale résulte de l'influence de facteurs prédisposants sur le corps humain. Déclencheurs du développement de l'ostéochondrose : hérédité ; blessures au dos; défauts congénitaux ou acquis dans la structure du système musculo-squelettique (pieds plats, changements de posture) ; échecs métaboliques causés par des maladies des organes sécrétoires internes; Mauvaise alimentation et excès de poids ; La maladie ne diffère pas selon le sexe. infections virales et bactériennes ; mode de vie : soulever et transporter des objets lourds, travailler dans des courants d'air, exposition constante aux vibrations, inactivité physique ; surcharge psycho-émotionnelle constante; Mauvaises habitudes : tabac, alcool, opiacés.
Ostéochondrose de la colonne vertébrale: types
L'ostéochondrose vertébrale est divisée selon le niveau de dommage ; Chaque type a ses propres caractéristiques et caractéristiques de traitement.
Ostéochondrose de la colonne lombaire.
La maladie du dos la plus courante est l'ostéochondrose de la région lombaire, qui est associée à une charge importante sur cette région particulière. Sujet à des complications telles que la saillie des disques intervertébraux et l'apparition de hernies, simples ou multiples. En cas de complications, elle peut s'accompagner d'un dysfonctionnement des organes pelviens et d'une atrophie des muscles des membres inférieurs.
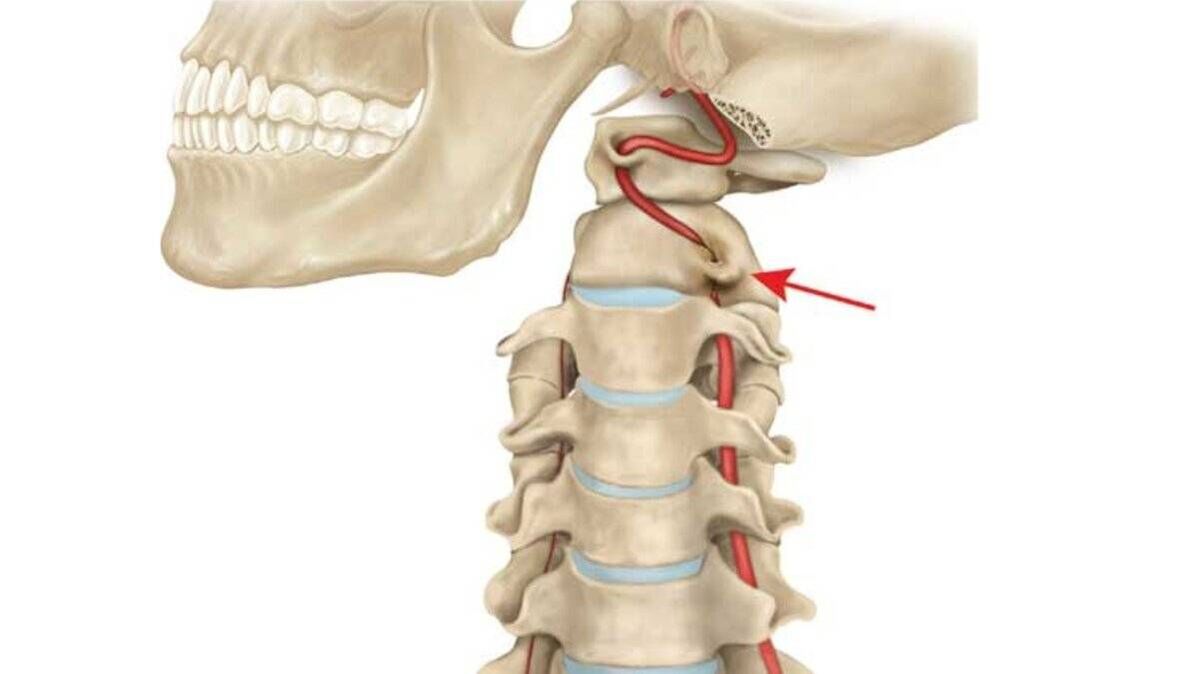
Ostéochondrose de la colonne cervicale.
Deuxième place dans le classement des maladies du dos. Les processus pathologiques se développent en raison d'un mode de vie sédentaire et d'une charge accrue sur la ceinture scapulaire. Les muscles du cou nécessitent un entraînement spécial, sans lequel ils ne peuvent tout simplement pas supporter la charge en raison de leur mauvais développement.
Ostéochondrose de la colonne thoracique.
Pathologie du dos la plus rare en raison de la faible mobilité de la région et du corset musculaire plus développé. Il est difficile à diagnostiquer en raison d'une longue évolution asymptomatique et de l'imitation d'autres maladies (maladie coronarienne, névralgie intercostale, maladies pulmonaires).
Processus commun
La pathologie touche plusieurs départements à la fois, survient rarement et dans le contexte de maladies congénitales du système musculo-squelettique et est pratiquement incurable.
Stades de l'ostéochondrose et complications possibles.
Osna a proposé une description des quatre stades de l'ostéochondrose vertébrale en 1971. Ils ne servent pas à formuler un diagnostic, mais ils permettent de comprendre l'évolution de la maladie.
- Les disques intervertébraux deviennent moins élastiques. Le disque peut être légèrement déformé ; Le noyau pulpeux interne se déplace à l'intérieur du disque. Cette étape ne se manifeste pas du tout ou une légère douleur apparaît.
- Dans un deuxième temps, des fissures peuvent apparaître au niveau du disque et les ligaments environnants s'affaiblissent. La connexion des vertèbres devient instable. Les crises de douleur aiguë surviennent avec une capacité de travail altérée.
- La troisième étape est caractérisée par des dommages complets au disque intervertébral. Lorsque le noyau pulpeux s’étend au-delà du disque, une hernie discale intervertébrale se produit. Une déformation de la colonne vertébrale ou des racines nerveuses pincées peuvent survenir.
- Au quatrième stade, les tissus environnants sont touchés : vertèbres, ligaments et membranes vertébrales. En conséquence, le segment spinal peut perdre complètement sa mobilité.
En raison de l'ostéochondrose de la colonne vertébrale, diverses complications surviennent dans certains cas. Les problèmes de disques intervertébraux, de hernies et de saillies peuvent entraîner un rétrécissement du canal rachidien, une compression de la moelle épinière et un handicap.
Selon le niveau de dommage, divers problèmes d'atteinte des racines nerveuses sont possibles. Il s’agit de névralgies intercostales, d’altérations de la sensibilité et de la fonction motrice des membres supérieurs et inférieurs et d’altérations du fonctionnement des organes internes. L’inflammation du nerf sciatique, ou sciatique, provoque non seulement des douleurs intenses, mais peut également entraîner des maladies pelviennes et l’infertilité.
En plus des racines nerveuses, l'ostéochondrose peut provoquer une compression des vaisseaux vertébraux. Si le flux sanguin est interrompu dans les artères vertébrales, qui circulent dans la région cervicale et irriguent le cerveau, des troubles cérébraux, des problèmes de vision ou d'audition, de respiration ou de fonction cardiaque peuvent se développer.
Diagnostic de l'ostéochondrose.
Dans le cadre de la médecine officielle, le diagnostic de l'ostéochondrose comprend un examen par un neurologue pour déterminer l'étendue des lésions des racines nerveuses, des tests de réflexes et de sensibilité.
Les méthodes instrumentales suivantes peuvent être utilisées :
- L'échographie vasculaire peut révéler le degré de perturbation circulatoire, par exemple au niveau des artères vertébrales ;
- radiographie de la colonne vertébrale ;
- La tomodensitométrie utilise également des méthodes à rayons X, mais vous permet de construire une image tridimensionnelle de la zone étudiée et de détecter même de petits déplacements des vertèbres ;
- L'imagerie par résonance magnétique est spécialisée dans l'étude des tissus mous, elle permet d'évaluer l'état de la moelle épinière et de visualiser la structure interne du disque intervertébral.
Les tests de laboratoire, les analyses générales de sang et d'urine et le métabolisme du calcium sont utilisés pour le diagnostic différentiel.
Le traitement de l'ostéochondrose est complexe.
- Le premier et très important remède dans le traitement de l’ostéochondrose est le mode de vie. La normalisation des conditions de travail, l'exercice modéré et régulier, ainsi qu'un sommeil sain améliorent considérablement l'état des patients.
- Pour le traitement médicamenteux de l'ostéochondrose rachidienne, un neurologue ou un médecin généraliste peut prescrire des médicaments. Le plus souvent, des anti-inflammatoires non stéroïdiens sont prescrits ; Il s'agit du traitement standard de l'ostéochondrose vertébrale. Ils réduisent la douleur et réduisent l'inflammation. Les relaxants musculaires aident à réduire les spasmes musculaires. Des vitamines et des antioxydants sont prescrits pour protéger les tissus nerveux des dommages. Cependant, tout médicament a des effets secondaires, par exemple les AINS peuvent avoir un effet négatif sur l'estomac.
- En plus des médicaments, la physiothérapie est utilisée, par exemple le massage pour l'ostéochondrose de la colonne vertébrale, ainsi que la thérapie manuelle. En cas de complications graves de l'ostéochondrose, une intervention chirurgicale peut être nécessaire, mais elle n'est prescrite que si un traitement conservateur à long terme n'apporte aucun effet.





































